医療用麻薬というと、なんだか怖いものとか悪いものというイメージを抱くかもしれませんが、
医療用麻薬は正しく使えば、とても効果的な医薬品です。
一方で取り扱いを間違えると、
副作用が重大かつ容易に死に至ることもある危険な薬でもあるので、
管理や取り扱い方は法律で厳しく決められています。
ここでは、医療用麻薬の副作用とその取り扱い方、看護のポイントについて説明していきます。
麻薬について
1.指示簿・麻薬箋の記入
麻薬施用者(医師)は、指示内容を指示簿、麻薬箋に正確、鮮明な文字で記入する。
(患者氏名、年齢、薬剤名、投薬量等)
2.指示受け
1.担当看護師が指示を受け、カルテに指示受けサインをする。
2. 指示簿・麻薬箋の内容(患者の姓名も)に誤りがないか確認する。
3. 対象患者に処方する意図を理解する。
3.麻薬の受領
担当看護師は、薬局から麻薬の受ける際に、その場で薬剤師(麻薬取扱者)と声を出し、
患者氏名・薬品名・指示量・数量 を確認する。
4.患者への与薬・注射
1.処方開始時・処方変更時には、医師は治療方針を患者又は家族に説明する。
2. その都度持参し与薬・注射する。
3. 実施者、本人であることを確認する(フルネームで声出し確認)。
4. 必ず服薬したか確認する。
5. 薬の副作用はないか確認する。
6. 使用後の空アンプル、残薬は必ずナースステーションに持ち帰る。
7. 空アンプル及び麻薬は麻薬保管庫(鍵付き)に保管する。
8.万が一こぼした場合、ティッシュで拭きとったり、注射器で吸うなどして回収する。
回収したものは捨てずに麻薬保管庫に保管する。
5.記録
与薬した時間と量を正確に施用票、経過記録に記載する。
6.返納
空アンプル・残薬・麻薬箋を照合し、返納理由と数の記載がされているか確認してから、担当看護師は薬剤師(麻薬取扱者)に直接手渡し、返納する。
薬剤師と声を出して照合する。
7.作用
麻薬が最も使われるのは、「鎮痛」のためです。
末期のがんや手術前後、その他疾患などによって激しい痛みが生じることがあります。
そうした際に、病気そのものを治療する目的ではなく、疼痛による身体的苦痛を緩和することを目的として使われることが多いです。
作用機序
一般的に使われる痛み止めは、炎症が起こっている部位に作用して、痛み物質の産生を抑えることで痛みを緩和しています。
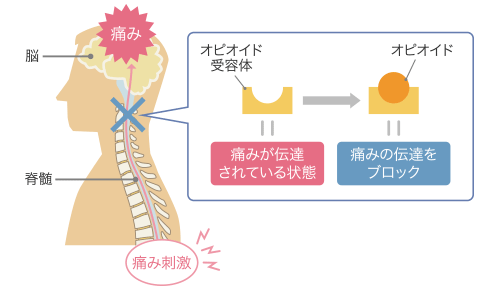
一方で、医療用麻薬(オピオイド)は、痛みの指令を伝達する脳や脊髄神経に作用して痛みを抑えています。
※オピオイドとは、強い鎮痛作用を示す医療用麻薬のことで、脊髄と脳に存在するオピオイド受容体に結合することで、脊髄から脳への痛みの伝達をブロックしています。
医療用麻薬(オピオイド)が脳から脊髄、末梢神経へどのように痛みを抑制しているのか説明します。
1. 大脳皮質の痛み情報伝達を抑制
2. 中脳と延髄の痛み抑制系を増強
3. 脊髄から末梢神経へ痛みを伝えにくくする
4. 末梢神経の痛みの感知を鈍くして、痛み情報を発信しにくくする
(画像引用:疼痛.jp)
このようにして、医療用麻薬は中枢神経から末梢神経まで幅広く作用し、痛みの神経伝達を抑制し、神経の興奮を抑えています。
疼痛の状況は、疼痛の程度を表すフェイススケールを使用し、観察、記録します。
8.副作用
医療用麻薬の主な副作用は「便秘」と「吐き気」です。
便秘
医療用麻薬の作用の一つに、「排便を抑える」作用があります。
医療用麻薬を使用している間は、下剤で排便コントロールをします。
吐き気
吐き気は、医療用麻薬を服用し始めておよそ2週間ほどで消失します。
医療用麻薬の使用と同時に、約1~2週間ほど吐き気止めを服用します。
それ以降は、吐き気止めを中止できます。
9.麻薬の看護
麻薬使用時、看護師は上記の2~6で示したこと麻薬の管理を行います。
そして、作用と副作用の確認として、7~8の観察をおこない、カルテに記載します。
ユウのアドバイス
麻薬と聞くと、依存性があって1度使ったらもう止められないと思われるかもしれません。
しかし、医療用麻薬は、痛みが弱くなれば徐々に量を減らして、最終的に服薬を中止することも可能です。「決して止められない薬」ではないということを覚えておいてくださいね!゚+.゚(*´∀`)b゚+.゚




コメント